Maladie de Ménière
Qu’est-ce que la maladie de Ménière ?
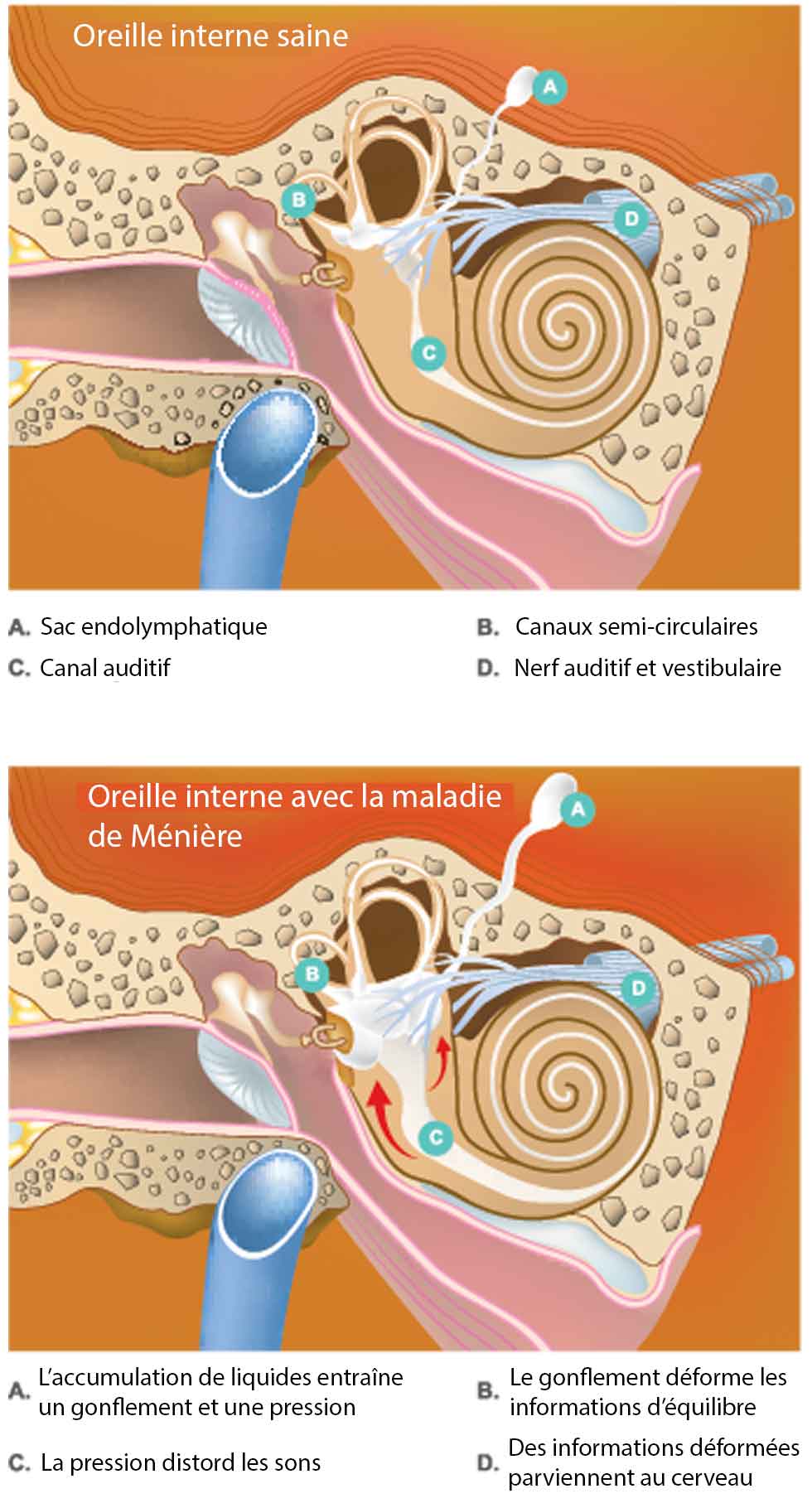
La maladie de Ménière, du nom de Prosper Ménière, premier médecin à décrire cette pathologie dans un mémoire présenté en 1861 à l’Académie des Sciences, est une affection de l’oreille interne (voir article anatomie de l’oreille) — plus précisément du labyrinthe membraneux — qui perturbe à la fois l’audition et l’équilibre.
Elle se manifeste par un trio de symptômes : des vertiges rotatoires (crises de type « tout tourne autour de moi »), des acouphènes (voir article dédié) ou bourdonnements d’oreille, parfois une sensation de plénitude (« oreille pleine ») et une perte auditive fluctuante, se déclarant souvent au début de la maladie mais parfois durable.
Ces symptômes surviennent en crises. L’intervalle entre ces crises, leur fréquence, leur intensité et leur durée varient fortement d’un patient à l’autre.
Au niveau physiopathologique, la maladie serait liée à un excès de liquide (endolymphe) dans le labyrinthe membraneux, qui provoque une hyperpression dans l’oreille interne — on parle alors d’hydrops endolymphatique cochléo-vestibulaire. Ce liquide en excès augmenterait la pression dans la cochlée et le vestibule, altérant le fonctionnement des cellules sensorielles auditives et vestibulaires.
Prévalence et population concernée
Selon les sources, la prévalence en France varie d’environ 7,5 à environ 50 cas pour 100 000 habitants en France, selon les séries étudiées. L’âge moyen de survenue se situe souvent entre 40 et 60 ans, mais la maladie peut se manifester à tout âge. Selon plusieurs études, il semble exister une légère prédominance féminine. Dans environ 80 % des cas, la maladie débute d’un seul côté (unilatérale), mais une atteinte bilatérale reste possible. Globalement, la maladie de Ménière reste peu fréquente mais non rare, et son diagnostic nécessite une évaluation spécialisée.
Symptômes et conséquences
Lors des crises, les symptômes typiques sont des vertiges rotatoires brusques, souvent intenses, pouvant durer de 20 minutes à quelques heures (ou dans certains cas jusqu’à 24 h). Ceux-ci s’accompagnent fréquemment de signes neuro-végétatifs tels que nausées, vomissements, sueurs, malaises… Des acouphènes (bourdonnements, sifflements) sont souvent perceptibles avant la crise. De nombreux patients rapportent également une sensation d’oreille pleine ou bouchée, ou de pression. Enfin, une perte d’audition fluctuante, qui commencent souvent par les sons graves mais peut s’étendre, est le plus souvent constatée.
Entre les crises, l’audition et l’équilibre peuvent revenir partiellement ou totalement, mais avec le temps la maladie peut évoluer vers une surdité permanente d’un côté, des acouphènes chroniques, des troubles de l’équilibre durables ou persistants. Toutes ces conséquences ont un impact important sur la qualité de vie : stress, anxiété, isolement, limitation des activités.
De plus l’imprévisibilité des crises peut compromettre la capacité à conduire ou à travailler, la vie sociale (isolement, peur de nouvelles crises), le moral (angoisse, anxiété) … mais aussi la qualité de l’audition et la compréhension, surtout si la surdité devient permanente.
Causes, mécanismes et facteurs de risque
La cause exacte de la maladie de Ménière reste inconnue. Plusieurs hypothèses coexistent cependant, celle d’un mauvais drainage ou d’une production excessive de l’endolymphe ; des facteurs infectieux (viraux), des traumatismes, des allergies ou des dérèglements immunitaires. Des formes familiales sont parfois rapportées, qui semblent pointer vers une prédisposition individuelle (facteurs génétiques, anatomie de l’oreille…)
Cependant, aucun facteur unique n’explique tous les cas. La maladie de Ménière est donc probablement multifactorielle, associant des vulnérabilités individuelles à des déclencheurs externes.
Diagnostic
Le diagnostic repose sur l’analyse des symptômes (vertiges, acouphènes, perte auditive fluctuante) et leur chronologie (crises, rémissions). Il s’appuie sur un bilan audiométrique pour mesurer la perte auditive (souvent initialement dans les basses fréquences), des tests vestibulaires (équilibre) si nécessaire et un examen ORL pour éliminer d’autres causes (autres pathologies de l’oreille, neurologiques, etc.).
La maladie évoluant souvent par poussées, cela peut masquer ou différer certains signes, ce qui peut rallonger le diagnostic.
Prise en charge et traitements
À ce jour, aucun traitement curatif n’a été validé pour la maladie de Ménière : la prise en charge vise à atténuer les symptômes, réduire la fréquence des crises et préserver l’audition et l’équilibre.
Un certain nombre de mesures de fond et d’hygiène de vie peuvent cependant participer à sa prévention. Il est par exemple recommandé d’adopter un régime modéré en sel. Limiter les apports en sodium peut en effet diminuer la rétention de liquide. D’autre part, le stress semble un facteur déclenchant ou aggravant des crises. Enfin, une prise en charge par un kinésithérapeute spécialisé peut accélérer la rééducation vestibulaire et améliorer l’équilibre et la tolérance des crises.
Certains traitements médicamenteux peuvent cependant être mobilisés, en fonction des symptômes identifiés. La bétahistine est ainsi le traitement de fond le plus couramment utilisé. Il peut aider à diminuer la fréquence et l’intensité des crises.
Des diurétiques, prescrits pour aider à réguler les fluides de l’oreille interne, ou des corticoïdes (par voie orale ou injections transtympaniques) peuvent être envisagés dans certains cas pour réduire l’inflammation ou les symptômes sévères. Enfin, certains anti-vertigineux et anti-nauséeux peuvent contribuer au traitement symptomatique des crises.
Pour les cas réfractaires aux traitement classiques, et impactant de façon importante la qualité de vie, des interventions chirurgicales, plus invasives, peuvent être envisagées : injection transtympanique de substances sclérosantes (ex : gentamicine) pour « désactiver » partiellement le labyrinthe vestibulaire ; ou encore chirurgie vestibulaire consistant à sectionner le nerf vestibulaire pour supprimer les signaux responsables des vertiges — cette solution est réservée aux cas sévères, unilatéraux et bien sélectionnés.
Une technique moins agressive, visant à réguler la pression du liquide dans l’oreille interne peut également être mobilisée. Il s’agit de décomprimer le sac endolymphatique en le libérant de sa gangue osseuse et/ou en y pratiquant une petite fenêtre qui sera maintenue ouverte.
Appareillage et aides auditives
Si la surdité devient permanente ou importante, un appareillage auditif (via des aides auditives), ainsi qu’un éventuellement accompagnement des acouphènes, une rééducation et un soutien psychologique peuvent être mis en place.
L’évolution de la maladie de Ménière est très variable : certaines personnes voient leurs crises s’espacer avec le temps, d’autres restent fréquemment affectées. Avec le temps, la surdité peut s’aggraver et devenir permanente sur l’oreille atteinte. Les acouphènes et la plénitude auriculaire peuvent également perdurer entre les crises.
Un suivi ORL régulier est dans tous les cas essentiel : bilan auditif, adaptation des traitements, prise en charge des comorbidités (stress, sommeil, hygiène de vie).
La maladie de Ménière reste un champ de recherche actif, avec des axes potentiels d’évolution :
- Meilleure compréhension des mécanismes de régulation des fluides dans l’oreille interne : pourquoi l’endolymphe s’accumule-t-elle chez certains individus ? Existe-t-il des facteurs génétiques ou des marqueurs biologiques ?
- Développement de traitements plus ciblés, moins dépendants des diurétiques ou des corticoïdes, pour gérer l’hydrops ou limiter ses effets — cela pourrait réduire la fréquence des crises et limiter les dégâts sur l’audition.
- Amélioration des techniques de diagnostic et de suivi (imagerie, tests vestibulaires) pour adapter rapidement le traitement et éviter l’aggravation.
Approche pluridisciplinaire : prise en charge de l’équilibre, de l’audition, mais aussi de la santé mentale (stress, anxiété, qualité de vie), car ces facteurs modulent fortement la souffrance.
En attendant, la recherche clinique et fondamentale continue — mais il reste encore des incertitudes quant à l’étiologie et à la prévention de la maladie.
Glossaire : Un hydrops de l’oreille, ou hydrops endolymphatique, correspond à une augmentation anormale du volume de l’endolymphe, le liquide contenu dans l’oreille interne (dans la cochlée et le vestibule). Ce phénomène entraîne une distension des structures internes de l’oreille, perturbant à la fois l’audition et l’équilibre.
Sources : Msdmanuals.com. Larevuedupraticien.fr. Doi : Current status on researches of Meniere’s disease: a review doi.org
Les informations fournies sur le site Guide-Audition.fr sont destinées à améliorer, non à remplacer, la relation directe entre le patient (ou visiteur du site) et les professionnels de santé. Cet article a été rédigé le 03/02/2026.

Les troubles et maladies de l’audition de A à Z

La perforation tympanique

Labyrinthite









